
近日,我院外三科联合多科室为5名腹膜后肿瘤患者举行了MDT讨论会,就患者全身状态、各脏器功能、疾病分期、治疗方式、肿物的解剖毗邻、手术方式、术前准备、术中关键节点、副损伤的预防与控制、术后康复等方面深入讨论,制定了精准的个体化诊疗方案,最终为4名患者进行手术治疗,1名患者行穿刺引流+介入治疗,术后均取得良好效果,所有患者已平安出院。
在医务处的协调安排下,泌尿外科倪晓辰主任医师、骨科李增怀副主任医师、心血管外科赵永波副主任医师、神经外科佟静副主任医师、麻醉科王合梅副主任医师、ICU武新慧主任医师、血液内科高玉环主任医师、肾内科何雷主治医师、心内科张宁主任医师、肿瘤内科王玉栋主任医师、CT影像科王琦主任医师、放射科杨光主任医师、检验科马鸣主任技师、病理科李芳副主任医师、手术室副护士长张笑萍,外三科李勇、范立侨、张志栋、王冬、赵雪峰、檀碧波、刘羽等教授与许夕霞主任护师、吕景霞和李晓娜护士长等医护人员参加。
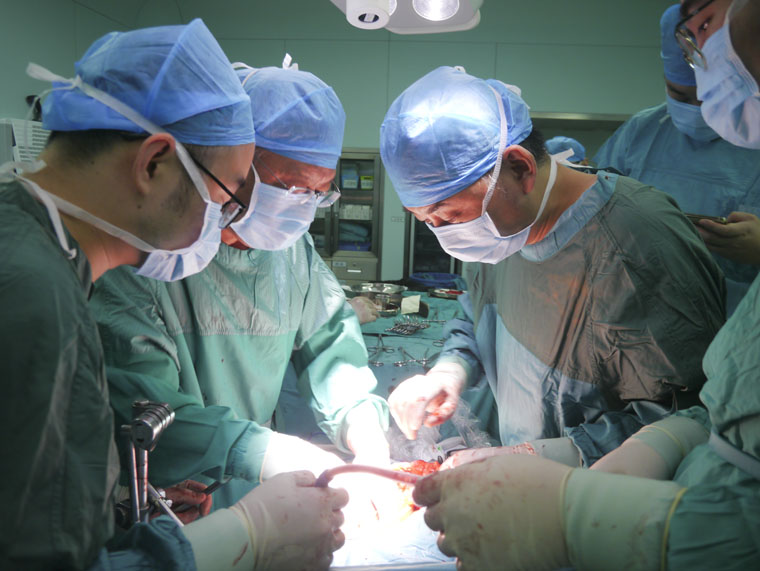
病例一的患者为左侧腹膜后巨大肿瘤合并血白细胞、中性粒细胞异常增高的症状。肿瘤大小约35cm×32cm×7cm,包绕左肾,且血白细胞最高达101.09×109/L(正常值3.5-9.5×109/L),中性粒细胞最高达93.05×109/L(正常值1.8-6.3×109/L)。针对上述罕见情况,专家们分析讨论除外了血液系统疾病,考虑是肿瘤导致白细胞异常增高。患者经术前抗炎、羟基脲等治疗后,接受左侧腹膜后巨大肿瘤切除+左肾切除术+经膀胱镜左侧输尿管D-J管置入术,术后白细胞及中性粒细胞逐渐下降,术后第3天降至正常,病理为去分化脂肪肉瘤。病例二为右侧腹膜后巨大肿瘤合并心脏、肾脏功能异常,既往有高血压、糖尿病病史。其肿瘤大小约32cm×28cm×8cm,腹主动脉下段、右侧髂动脉及膀胱受压向左移,下腔静脉下段及右侧髂总静脉受压变窄;肿瘤包绕肠系膜上动脉及肠系膜上静脉,邻近肠管受压发生移位。患者心脏超声示左室射血分数低;冠状动脉CTA检查表明符合冠心病表现,且血管多支受累,左回旋支近段软斑块伴管腔闭塞,第一对角支及中间支心肌桥形成;做运动平板试验结果为阴性。血肌酐、尿素氮升高,肾图检查示双肾排泄功能障碍。经专家们分析判断,患者目前心、肾功能无手术禁忌,决定为患者行右侧腹膜后巨大肿瘤切除+右半结肠切除+经膀胱镜右侧输尿管D-J管置入术+粘连松解术,术后病理为多形性脂肪肉瘤。
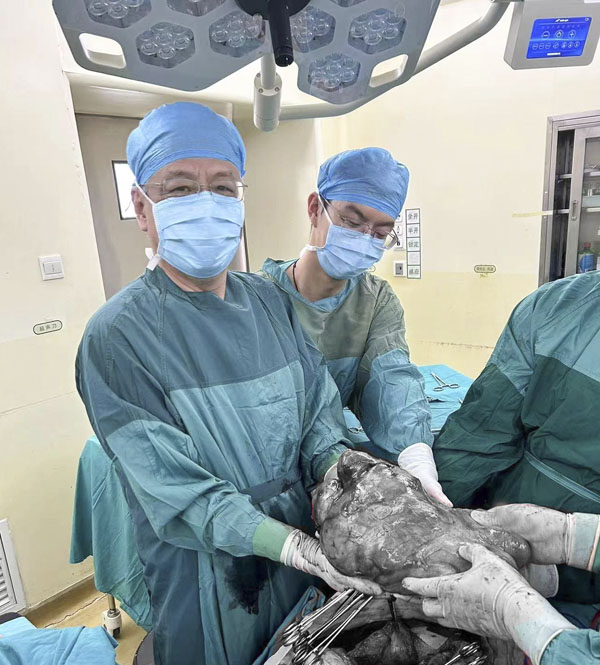
病例三的患者为右侧盆腔腹膜后肿瘤合并腰椎管脊膜瘤,肿物大小约3.4cm×2.9cm×3.1cm,与骶骨、骶前静脉、右侧髂血管及输尿管、右侧闭孔血管及神经联系密切,腰椎管脊膜瘤长径约0.75cm。专家们详细讨论后,决定对盆腔腹膜后肿瘤行手术治疗,患者接受了腹腔镜下右侧盆腔腹膜后肿物切除+经膀胱镜右侧输尿管D-J管置入术,术中注重保护血管、神经和输尿管,对于无症状的腰椎管脊膜瘤暂行观察,术后病理为节细胞神经瘤。
病例四的患者为腹膜后未分化肉瘤术后第二次腹部多发转移。患者既往两次因腹膜后未分化脂肪肉瘤与后腹腔多发转移,在我院进行手术治疗。本次为复查时发现腹腔再次多发转移入院,CT提示其下腹盆腔有两处软组织肿物,大小分别6cm×5cm×4cm、5cm×5cm×4cm,与腹壁、小肠关系密切,且行消化道造影提示腹腔肠管粘连严重,走形迂曲。由于脂肪肉瘤放化疗敏感性差,经专家MDT讨论考虑首选手术治疗。由于腹腔粘连,手术难度增加,术中需仔细分离,医务人员为患者成功完成腹腔多发转移瘤切除+粘连松解术,术后病理为未分化脂肪肉瘤。
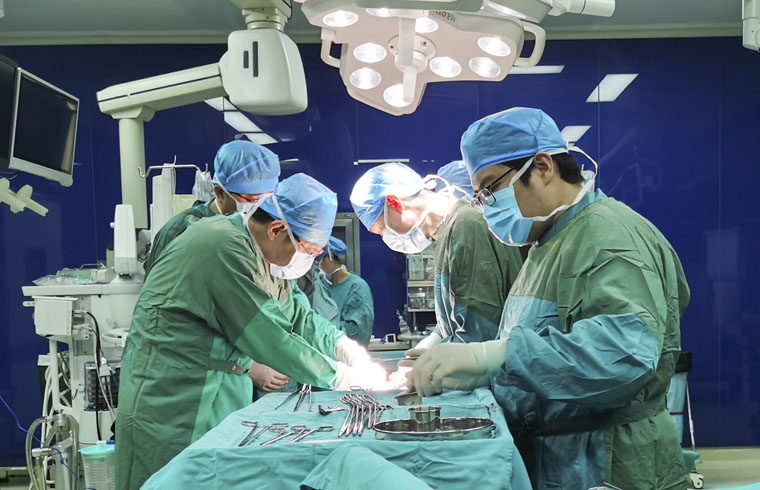
病例五的患者为右侧骶前腹膜后囊实性肿瘤术后第二次复发。1年半前因“盆腔腹膜后肿瘤”在我院行“盆腔肿物切除+右侧输尿管支架植入术”,术后病理:低分化子宫内膜样癌。遂后追加全子宫双附件+大网膜+盆腔、腹主动脉旁淋巴结切除术。今年2月份,术后复查时发现盆腔肿物复发,在CT引导下进行穿刺引流术,引出褐色液体约600ml,术后细胞学病理为少许纤毛细胞及鳞状上皮细胞。本次住院为复查时发现盆腔肿物再次复发。检查显示,肿物位于盆腔、骶前,呈囊实性,大小约13.5cm×9.6cm×8.7cm,与宫颈、直肠关系密切。由于囊实性肿瘤目前良恶性不确定,为最大程度提升患者就医体验,经专家MDT讨论,可先行肿瘤实性部位穿刺送病理检查,如为良性,行置管引流+介入治疗。征得患者及家属同意后,对患者开展CT引导下肿物穿刺活检,病理为少许纤维血管脂肪组织,是良性囊实性肿瘤。在后续治疗中,共引流出550ml褐色液体,经引流管分3次注入聚桂醇治疗。
腹膜后肿瘤起病隐匿,且常规性体检难以发现,有症状时往往肿瘤已生长巨大,常常累及周围脏器(胃肠道、胰腺、脾、肾脏、输尿管等)及大血管(腹主动脉、下腔静脉、髂血管等),大多需要行联合脏器切除,手术难度大、风险高,对外科医生是严峻的挑战。在该疾病的治疗中,MDT诊疗模式显示出巨大优势,多学科专家按照循证医学证据,共同制定科学、合理的个体化精准治疗方案,使患者最大化获益。
我院外三科除诊治胃癌、胃肠间质瘤和胃肠胰神经内分泌肿瘤之外,近年来诊治了许多疑难、复杂、巨大的腹膜后肿瘤患者,其中肿瘤最大者达70cm×45cm×30cm,重达71斤,国内外罕见。腹膜后肿瘤围手术期诊治常常需要多学科密切协作,外三科将继续与多科室深度合作、开拓创新,不断提高腹膜后肿瘤诊治水平,为更多患者健康保驾护航。
文/赵一杰 许夕霞